Kitabı oku: «Diagnostik von Suizidalität», sayfa 2
Im Folgenden werden die Begriffe in der hier definierten Form verwendet. Abweichende Begrifflichkeiten, wie sie in einzelnen diagnostischen Instrumenten verwendet werden, werden als solche kenntlich gemacht.
2.2 Epidemiologie
Im Jahr 2012 starben in der Bundesrepublik Deutschland 9.890 Menschen durch einen Suizid, und zwar 7.287 Männer und 2.603 Frauen (Statistisches Bundesamt, 2014). Weltweit kamen im gleichen Jahr etwa 804.000 Menschen durch einen Suizid ums Leben (WHO, 2014). Bezieht man die Zahl der Gestorbenen auf 100.000 Personen der Bevölkerung, so resultiert eine Suizidrate von 12.1 für Deutschland und eine Suizidrate von 11.4 weltweit. Suizide machen weltweit 1.4 % aller Todesfälle aus – wobei die Häufigkeit in Abhängigkeit von Alter und Staatseinkommen deutlich variiert. In Industrienationen stellen Suizide beispielsweise 17.6 % aller Todesfälle der 15- bis 29-Jährigen dar und sind damit die häufigste Todesursache in dieser Altersgruppe. Weltweit sind 56 % aller gewalttätigen Todesfälle Suizide; in Industrienationen sind es sogar 81 % (WHO, 2014). Im internationalen Vergleich liegt die Suizidrate in Deutschland – genauso wie in Australien und den USA – im mittleren Bereich (9 bis 15). Die höchsten Suizidraten weltweit (≥ 30) finden sich in Litauen, Süd- und Nordkorea und die niedrigsten Suizidraten (≤ 2) in verschiedenen Karibikstaaten sowie in verschiedenen arabischen Ländern (WHO, 2014).
|21|In Deutschland nimmt die Suizidrate bzw. das Suizidrisiko – wie in den meisten Ländern weltweit – mit dem Lebensalter zu: Betrug die deutsche Suizidrate im Jahr 2012 für Männer im Alter von 20 bis 25 Jahren 11.9 (Frauen: 3.2) lag sie bei den 85- bis 90-jährigen Männern bei 73.2 (Frauen: 15.1). Das durchschnittliche Suizidalter lag im Jahr 2012 bei Männern bei 57 Lebensjahren und bei Frauen bei 59 Lebensjahren. Bis zur Pubertät sind Suizide vergleichsweise selten: 20 Kinder (≤ 14 Jahre) starben im Jahr 2012 in Deutschland durch einen Suizid (Statistisches Bundesamt, 2014). Über alle Altersgruppen hinweg werden Suizide in Industrienationen drei- bis fünfmal häufiger von Männern als von Frauen begangen, was vor allem darauf zurückgeführt wird, dass Frauen sanftere Methoden zum Vollzug eines Suizids heranziehen als Männer und daher eine höhere Überlebenschance haben (siehe auch Cibis et al., 2012). In diversen asiatischen Ländern findet sich hingegen ein ausgeglichenes bzw. umgekehrtes Geschlechterverhältnis (WHO, 2014).
Die meisten Suizide wurden in Deutschland 2012 geschlechterübergreifend durch Erhängen vollzogen (N = 4.446; davon 3.649 Männer und 797 Frauen). Mit N = 1.323 Gestorbenen stellt die vorsätzliche Selbstvergiftung mit Medikamenten die zweithäufigste Suizidmethode dar. Es folgen als Methoden: Sturz aus der Höhe (N = 996), Legen vor ein sich bewegendes Objekt (N = 718) und Gebrauch von Schusswaffen (N = 690). Letzteres wird dabei nahezu ausschließlich von Männern als Suizidmethode verwendet (668 Männer, 22 Frauen). Erhängen stellt auch international die am häufigsten gewählte Suizidmethode bei Männern und Frauen dar (WHO, 2014).
Die Rate von Suizidversuchen übersteigt die Rate der vollzogenen Suizide um ein Vielfaches – eine genaue Abschätzung der Häufigkeit von Suizidversuchen wird allerdings dadurch erschwert, dass es in keinem Land der Welt eine offizielle Erfassung von Suizidversuchen gibt. Im Rahmen des WHO World Mental Health Survey, einer multinationalen epidemiologischen Untersuchung in 10 Industrienationen (inklusive Deutschland) und 11 Schwellen- bzw. Entwicklungsländern, wurde die Häufigkeit von Suizidgedanken, Suizidplänen und Suizidversuchen jedoch systematisch an einer Stichprobe von 109.377 erwachsenen Personen erhoben (Nock, Borges & Ono, 2014). Die Schätzung der 12-Monats-Prävalenz von Suizidversuchen belief sich auf 0.3 % in Industrienationen und 0.4 % in Schwellen- und Entwicklungsländern. Die Lebenszeitprävalenz von Suizidversuchen lag länderübergreifend bei 2.7 % (Range: 0.5 bis 5.0 %; Deutschland = 1.7 %). Suizidversuche werden häufiger von Frauen als von Männern und häufiger in der Adoleszenz und dem jungen Erwachsenenalter als im höheren Lebensalter durchgeführt.
|22|Exkurs: Suizidgesten
Im Rahmen einer repräsentativen amerikanischen Studie gaben knapp 40 % der Personen, die einen Suizidversuch unternommen haben, an, dass sie nur durch Glück überlebten, während 13 % angaben, dass sie zwar ernsthaft suizidal waren, gleichzeitig jedoch wussten, dass sie keine sichere Suizidmethode verwendeten. 47 % berichteten, dass ihr Suizidversuch ein Ruf nach Hilfe war und sie nicht ernsthaft hatten sterben wollen (Nock & Kessler, 2006). Letzteres wird auch als „appelativer Suizidversuch“ bzw. als Suizidgeste bezeichnet. Suizidgesten werden häufiger von Frauen als von Männern berichtet.
Ernsthafte Suizidgedanken während der vergangenen 2 Wochen berichteten in einer deutschen Repräsentativuntersuchung 8 % der Befragten (Forkmann, Brähler, Gauggel & Glaesmer, 2012). Die Lebenszeitprävalenz von Suizidgedanken und Suizidplänen beläuft sich in Deutschland auf 9.7 % bzw. 2.2 % (Nock et al., 2014). Höhere Prävalenzangaben finden sich bei Jugendlichen: Evans, Hawton, Rodham und Deeks (2005) berichten für jugendliche Stichproben beispielsweise eine gemittelte Lebenszeitprävalenz suizidaler Gedanken von 29.9 % und eine 12-Monats-Prävalenz von 19.3 %. Zusammenfassend lässt sich festhalten, dass Suizidgedanken sehr verbreitet sind. Die stark divergierenden Prävalenzangaben von Suizidgedanken, Suizidversuchen und vollendeten Suiziden machen jedoch deutlich, dass die wenigsten Personen, die einen Suizid erwägen, tatsächlich einen solchen versuchen bzw. vollziehen.
2.3 Risikofaktoren
Bei den Risikofaktoren bzw. Schutzfaktoren, die Einfluss auf die Auftretenswahrscheinlichkeit suizidalen Erlebens und Verhaltens haben können, lässt sich differenzieren zwischen: (a) demografischen Faktoren, (b) krankheitsbezogenen, (c) psychosozialen und (d) biologischen Variablen sowie (e) Aspekten der suizidbezogenen Vorgeschichte einer Person. Schließlich lassen sich distale und proximale Faktoren unterscheiden (vgl. Abb. 2).
Demografische Faktoren: Wie bereits dargestellt, steigt das Suizidrisiko mit höherem Lebensalter an und ist bei Männern höher als bei Frauen. Geschlechterübergreifend weisen verwitwete, geschiedene und getrennt lebende Personen eine höhere Suizidrate auf als verheiratete Personen (Moscicki, 2014). Homosexualität ist ein weiterer Risikofaktor für suizidales Erleben und Verhalten – ob homosexuelle Personen häufiger einen Suizid vollziehen, ist bislang jedoch unklar (Sherman, D’Orio, Rhodes, Johnson & Kaslow, 2014). Arbeitslosigkeit und ein niedriger sozioökonomischer |23|Status stehen mit einer erhöhten Suizidrate in Verbindung. Die Zusammenhänge scheinen aber durch methodische Faktoren und diverse Drittvariablen (z. B. Vorhandensein von Arbeitsmarktprogrammen) moderiert zu werden (Rehkopf & Buka, 2005).
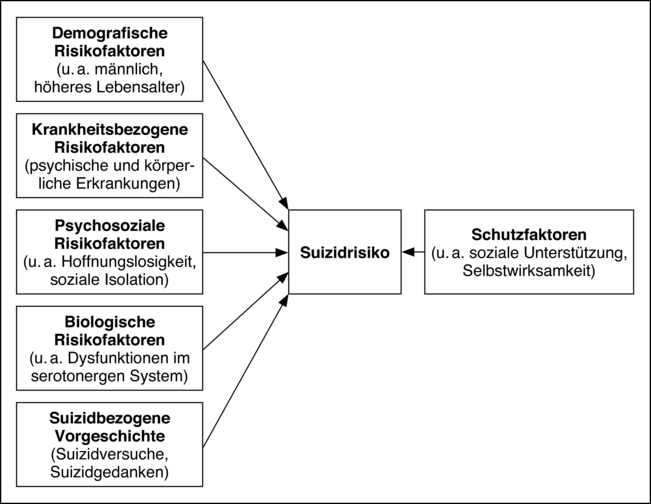
Abbildung 2: Bereiche der Risikoabschätzung
Krankheitsbezogene Faktoren: Epidemiologische, klinische und psychologische Autopsiestudien verweisen durchgängig darauf, dass psychische Erkrankungen mit einem erhöhten Suizidrisiko einhergehen. Psychologische Autopsiestudien legen nahe, dass bei knapp 90 % der Suizidenten im Vorfeld des Suizids eine psychische Erkrankung vorgelegen hat (Arsenault-Lapierre, Kim & Turecki, 2004): Besonders häufig werden dabei affektive Störungen diagnostiziert (43 %), gefolgt von substanzbezogenen Störungen (26 %, insbesondere Alkoholabhängigkeit), Persönlichkeitsstörungen (16 %) und psychotischen Störungen (9 %). Weitere Studien verweisen darauf, dass insbesondere unipolare und bipolare affektive Störungen, Schizophrenie, Suchtmittelabhängigkeit, Anorexia Nervosa und die Borderline-Persönlichkeitsstörung mit einem stark erhöhten Suizidrisiko assoziiert sind (Joiner, Van Orden, Witte & Rudd, 2009). Die Suizidmortalität wird bei diesen Störungen auf 2 bis 7 % geschätzt – wobei das Suizidrisiko in hochbelasteten Subgruppen zum Teil deutlich höher liegt. Die Symptomschwere und das |24|Vorliegen komorbider psychischer Störungen sind störungsübergreifende Prädiktoren für vollendete Suizide.
Im Rahmen des WHO World Mental Health Survey zeigte sich, dass in Industrieländern insbesondere bipolare und unipolare affektive Störungen sowie das Vorliegen einer Posttraumatischen Belastungsstörung mit einem erhöhten Suizidversuchsrisiko assoziiert waren. In Schwellen- und Entwicklungsländern fanden sich hingegen enge Zusammenhänge vor allem zwischen Posttraumatischen Belastungsstörungen, Drogenmissbrauch und -abhängigkeit sowie Störungen des Sozialverhaltens und Suizidversuchen (Nock et al., 2009).
Neben psychischen Erkrankungen sind auch körperliche Erkrankungen mit einem erhöhten Suizidrisiko verbunden. Insbesondere Krebs, chronische Schmerzen und schwerwiegende neurologische Erkrankungen (z. B. Chorea Huntington, Epilepsie) sind dabei mit einem erhöhten Suizidrisiko assoziiert (Juurlink, Herrmann, Szalai, Kopp & Redelmeier, 2004; Marzuk, 1994; Yousaf, Christensen, Engholm & Storm, 2005). Im Rahmen psychologischer Autopsiestudien litten 30 bis 40 % der Suizidenten unter einer körperlichen Erkrankung im Vorfeld des Suizids (Hughes & Kleespies, 2001). Es wird vermutet, dass Faktoren wie Depression, Hoffnungslosigkeit und Substanzmissbrauch den Zusammenhang zwischen körperlichen Erkrankungen und Suizid (teilweise) mediieren. Epilepsie, Krebserkrankungen, chronischer Schmerz, Herzinfarkte und Schlaganfälle zeigten sich im WHO World Mental Health Survey auch mit Suizidversuchen assoziiert. Die Assoziation zwischen körperlichen Erkrankungen und Suizidalität ist in jüngeren Alterskohorten stärker als in älteren Kohorten (Scott et al., 2014).
Psychosoziale Faktoren: Eine große Zahl an psychosozialen Variablen wurde mit einem erhöhten Suizidrisiko in Verbindung gebracht. Hoffnungslosigkeit und soziale Isolation/Einsamkeit gelten dabei alters- und störungsübergreifend als zentrale Risikofaktoren. Darüber hinaus konnte in diversen Studien eine prädiktive Bedeutung von negativer Affektivität, insbesondere Depressivität, Neurotizismus, der Wahrnehmung, eine Last für andere zu sein, Impulsivität, familiären Konflikten und Perfektionismus nachgewiesen werden (O’Connor & Nock, 2014; Van Orden et al., 2010).
Im Sinne eines biografischen Faktors zeigte sich wiederholt, dass eine Geschichte kindlicher Missbrauchserfahrungen mit vermehrter Suizidalität (Brodsky & Stanley, 2008) assoziiert ist – vor allem körperliche und sexuelle Misshandlungen gehen dabei mit einem erhöhten Risiko für suizidales Verhalten einher. So berichten knapp 30 % der Personen, die einen Suizidversuch unternommen haben, von körperlichem Missbrauch und 14.5 % von |25|sexuellem Missbrauch (Bruffaerts, Demyttenaere, Andrade, Borges, Chiu, de Graaf et al., 2014). Schließlich ist ein biografischer Hintergrund familiärer Suizide assoziiert mit einem erhöhten Suizidrisiko (Brent & Mann, 2005).
Biologische Faktoren: Von der Vielzahl untersuchter neurobiologischer Auffälligkeiten ließen sich insbesondere Zusammenhänge zwischen Dysfunktionen im serotonergen System und suizidalem Verhalten gut dokumentieren. Sehr konsistent zeigte sich hierbei, dass geringe Konzentrationen des Serotonin-Metaboliten 5-Hydroxyindolessigsäure (5-HIAA) im zerebrospinalen Liquor mit dem störungsübergreifenden Auftreten von Suizidversuchen und Suiziden assoziiert sind: Personen mit niedrigerem 5-HIAA-Spiegel nutzen zudem Methoden höherer Letalität bei der Umsetzung von Suizidversuchen und Suiziden (Åsberg, 1997; Lester, 1995). In einer Metaanalyse prospektiver Studien zeigte sich des Weiteren, dass geringe 5-HIAA-Konzentrationen nicht nur querschnittlich mit suizidalem Verhalten assoziiert sind, sondern prädiktive Bedeutung für den Vollzug von Suiziden besitzen (Mann et al., 2006).
Überdies verweisen Untersuchungen mit dem Dexamethason-Suppressionstest konsistent auf die Bedeutung einer Hyperaktivität der Hypothalamus-Hypophysen-Nebennierenrinden-(HHN) Achse für suizidales Verhalten. Beim Dexamethason-Suppressionstest wird das externe Glucocorticoid Dexamethason verabreicht, worauf es bei Gesunden zu einem signifikanten Abfall des Cortisol-Blutspiegels kommt. Das Ausbleiben dieser Cortisol-Suppression erwies sich in einer Reihe von prospektiven Studien hingegen als prädiktiv für vollendete Suizide (Mann et al., 2006). Frühes und chronisches Stresserleben konnte vielfach mit einer solchen Hyperaktivität der HHN-Achse in Verbindung gebracht werden. Untersuchungen verweisen zudem darauf, dass einige der Dysregulationen im serotenergen System durch die Hyperaktivität der HHN-Achse mediiert oder moderiert werden (Mann & Currier, 2011).
Vorgeschichte suizidalen Verhaltens: Frühere Suizidversuche gelten als der zentrale Risikofaktor für Suizidversuche und Suizide. Für die Wiederholung von Suizidversuchen konnten beispielsweise Gibb, Beautrais und Fergusson (2005) zeigen, dass 28 % derer, die wegen eines Suizidversuchs stationär behandelt wurden, in den folgenden 10 Jahren mindestens einen weiteren Suizidversuch unternommen haben und 4.6 % durch einen Suizid starben. Das Risiko, erneut wegen eines Suizidversuchs behandelt zu werden bzw. an einem Suizid zu sterben, war in den ersten zwei Jahren des Untersuchungszeitraums am höchsten. In weiteren Studien erwiesen sich auch unterbrochene Suizidversuche als assoziiert mit späteren Suiziden (Steer, Beck, Garrison & Lester, 1988) bzw. Suizidversuchen (Barber, Marzuk, Leon & Portera, 1998). Und schließlich sind Vorbereitungshandlungen, genauso wie nicht suizidale Selbstverletzungen (|26|Klonsky, May & Glenn, 2013), prädiktiv für Suizidversuche bzw. Suizide. Wurden bei einem früheren Suizidversuch Vorkehrungen dagegen getroffen, aufgefunden zu werden, so erwies sich dieser Umstand schließlich als besonders bedeutsam für die Vorhersage eines späteren Suizids (Wenzel et al., 2011). In einer Studienreihe konnten Joiner et al. (2005) zeigen, dass der enge Zusammenhang zwischen früheren und späteren Suizidversuchen nicht durch fortbestehende Drittvariablen, wie u. a. das Vorliegen psychischer Erkrankungen, Suchtmittelgebrauch, Alter, Ehestatus, Problemlösekompetenz und Hoffnungslosigkeit erklärt wird. Es scheint vielmehr so, dass suizidales Verhalten sich mit der Zeit funktional verselbstständigt, d. h. unabhängig von anderen psychischen Störungen auftritt.
Neben suizidalem Verhalten ist auch das Vorliegen von Suizidgedanken prädiktiv für Suizidversuche und Suizide (Beck, Brown, Steer, Dahlsgaard & Grisham, 1999; Brown, Beck, Steer & Grisham, 2000; Posner et al., 2011). Bereits passive Suizidgedanken, wie der „Wunsch zu sterben“, gingen in einer Studie von Brown, Steer, Henriques und Beck (2005) mit einem sechsfach erhöhten Suizidrisiko einher. Analysen des WHO World Mental Health Survey verweisen darauf, dass etwa 30 % derjenigen, die jemals Suizidgedanken erlebt haben, auch einen Suizidplan gefasst haben und/oder einen Suizidversuch unternahmen. 56 % derjenigen, die sowohl Suizidgedanken als auch einen Suizidplan berichteten, haben auch einen Suizidversuch unternommen. Dabei erfolgen 60 % der Übergänge von Suizidgedanken hin zu einem Suizidversuch innerhalb des ersten Jahres nach Auftreten der Suizidgedanken (Nock, Borges, Bromet, Cha, Kessler & Lee, 2008) – es scheint sich hierbei also um ein besonders risikobehaftetes Zeitfenster zu handeln. Borges et al. (2010) konnten darüber hinaus zeigen, dass Personen, die zu einem früheren Zeitpunkt schon einmal unter Suizidgedanken gelitten haben, ohne dass sie einen Suizidversuch unternommen haben, ein reduziertes Risiko aufweisen, aktuelle Suizidgedanken in Suizidhandlungen umzusetzen.
Proximale Faktoren: Bei den bislang beschriebenen Risikofaktoren handelt es sich – mit Ausnahme der verschiedenen psychosozialen Variablen – größtenteils um distale Faktoren, die nicht zwingend als unmittelbare Auslöser suizidalen Verhaltens zu verstehen sind. Als proximale Faktoren gelten hingegen solche Faktoren, die vor dem Hintergrund bestehender distaler Risikofaktoren das unmittelbare Risiko suizidaler Handlungen erhöhen. In einer repräsentativen finnischen Studie zeigte sich, dass 80 % der Personen, die einen Suizid begingen, in den 3 Monaten vor ihrem Tod vermehrt stressreichen Lebensereignissen ausgesetzt waren: Neben beruflichen Problemen (28 %), familiären Konflikten (23 %) und körperlichen Erkrankungen (22 %) spielten finanzielle Schwierigkeiten (13 %), Arbeitslosigkeit (16 %) und Trennungen (14 %) eine bedeutsame Rolle (Heikkinen, Aro & Lönqvist, 1994). Sowohl für Männer als auch für Frauen geht der Tod eines Kindes |27|mit einer stark erhöhten Suizidrate – insbesondere im Folgemonat des Todesfalls – einher (Qin & Mortensen, 2003). Inhaftierungen und Obdachlosigkeit gelten als weitere Stressoren, die ein erhöhtes Suizidrisiko mit sich bringen (Moscicki, 2014). Schließlich stellen die Verfügbarkeit einer potenziell tödlichen Suizidmethode (Kellermann & Reay, 1986), Entlassung aus stationär-psychiatrischer Behandlung (Qin & Nordentoft, 2005) und akute Intoxikation (insbesondere mit Alkohol; Cherpitel, Borges & Wilcox, 2004) proximale Risikofaktoren dar.
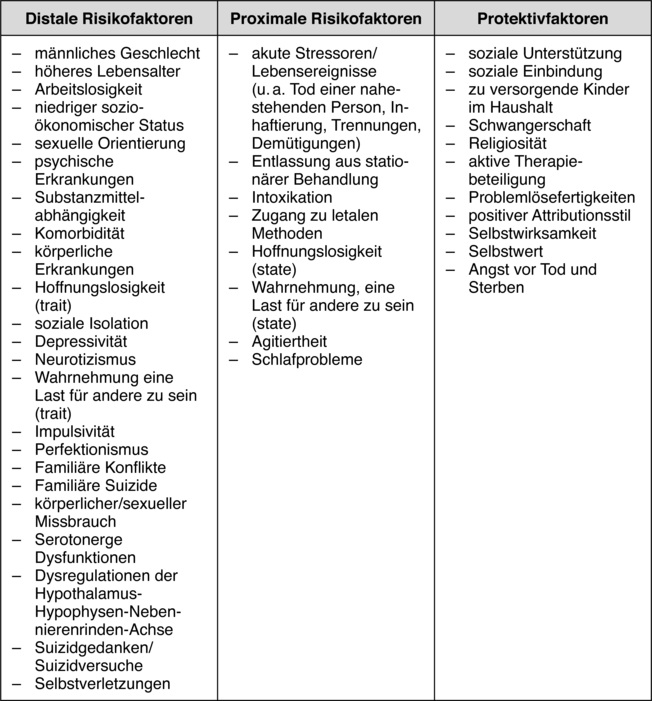
Tabelle 1: Risiko- und Protektivfaktoren für suizidales Verhalten
Übererregungszustände mit Facetten wie Agitiertheit, Schlaflosigkeit, Alpträumen, Angst- und Panikzuständen gelten schließlich als Warnhinweise für unmittelbar drohendes suizidales Verhalten (|28|Ribeiro, Bender, Selby, Hames & Joiner, 2011; Ribeiro, Pease, Gutierrez, Silva, Bernert, Rudd & Joiner, 2012b; Yaseen et al., 2012).
Schutzfaktoren: Im Gegensatz zur großen Fülle an Untersuchungen zu Risikofaktoren suizidalen Verhaltens haben sich bislang erst vergleichsweise wenige Studien mit Protektivfaktoren, also solchen Variablen, die mit einem reduzierten Suizidrisiko einhergehen, beschäftigt. Relativ durchgängig zeigte sich, dass verschiedene Indizes sozialer Eingebundenheit, wie z. B. das Leben in einer Ehe und/oder mit Kindern, mit einem reduzierten Suizidrisiko assoziiert sind (Moscicki, 2014). Darüber hinaus scheinen religiöse Überzeugungen, ein positiver Attributionsstil, Selbstwirksamkeitserleben, Problemlösefertigkeiten, soziale Unterstützung und Selbstwerterleben protektiv zu wirken (Johnson, Wood, Gooding, Taylor & Tarrier, 2011).
Eine Übersicht über die verschiedenen Risiko- und Schutzfaktoren für suizidales Verhalten findet sich in Tabelle 1. Das Wissen um die verschiedenen Risikofaktoren sollte dafür sensibilisieren, bei Menschen mit den entsprechenden Merkmalen an die Möglichkeit suizidalen Erlebens und Verhaltens zu denken und dieses abzuklären.
2.4 Ätiologiemodelle
In den vergangenen Jahrzehnten ist es zur Ausarbeitung und empirischen Überprüfung einer ganzen Reihe von psychologischen Modellen zum Verständnis suizidalen Erlebens und Verhaltens gekommen (O’Connor & Nock, 2014; Selby, Joiner & Ribeiro, 2014). Die Modelle beleuchten das Zusammenspiel der vielfältigen Risikofaktoren, benennen zentrale Bewertungsmuster und informieren auf diese Weise die Diagnostik, Risikoabschätzung und Behandlung suizidaler Krisen. Im Folgenden werden vier aktuelle Ätiologiemodelle vorgestellt: Im Einzelnen wird auf das kognitive Modell suizidaler Handlungen (Wenzel & Beck, 2008), das Cry of Pain Modell (Williams, 2001), die Interpersonale Theorie suizidalen Verhaltens (Joiner, 2005) und das integrative motivational-volitionale Modell suizidalen Verhaltens (O’Connor, 2011) eingegangen. Messinstrumente zur Erfassung der jeweiligen Kernkonstrukte werden im Kapitel 8 ausführlich dargestellt.
2.4.1 Kognitives Modell suizidaler Handlungen
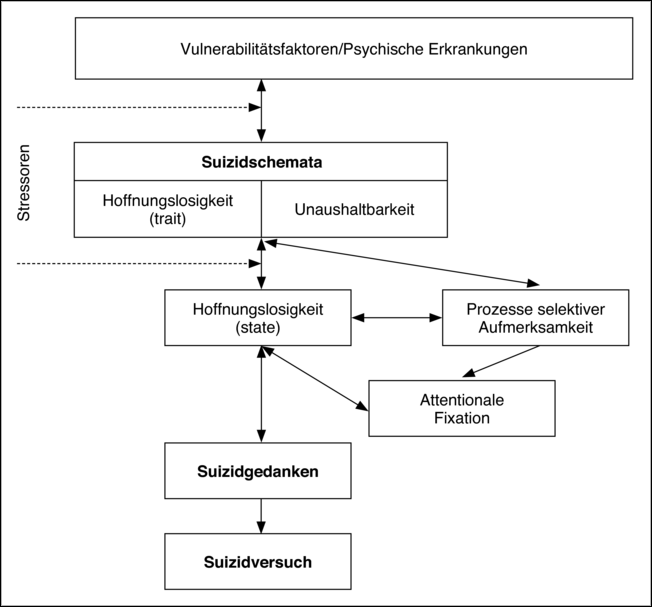
Dysfunktionale Kognitionen und kognitive Prozesse gelten im kognitiven Modell von Wenzel und Beck (2008) als zentrale Risikofaktoren für suizidales Verhalten. Die Autoren betonen dabei insbesondere die Bedeutung ha|29|bitueller Hoffnungslosigkeit (trait hopelessness: „Mein Leben wird sich nie zum Guten wenden.“) und der Überzeugung, vorhandene Belastungen nicht länger ertragen zu können (unbearability: „Ich kann diesen Zustand nicht länger aushalten.“) für die Entwicklung von Suizidgedanken und suizidalem Verhalten. Während Hoffnungslosigkeit vor allem im Rahmen geplanten suizidalen Verhaltens von Bedeutung sein soll, vermuten die Autoren, dass Unaushaltbarkeitsüberzeugungen im Kontext von impulsiv umgesetzten Suizidversuchen und Suiziden von Bedeutung sind. Im Sinne eines Diathese-Stress-Modells gehen die Autoren des Weiteren davon aus, dass dispositionelle Vulnerabilitätsfaktoren – wie Impulsivität, Problemlösedefizite und Perfektionismus – allein oder in Interaktion mit externen Stressoren bzw. psychischen Erkrankungen zur Aktivierung entsprechender suizidrelevanter Schemata führen.
Ist es einmal zur Aktivierung suizidrelevanter Schemata gekommen, vermuten Wenzel und Beck (2008) einen wechselseitigen Aufschaukelungsprozess von (a) akuter Hoffnungslosigkeit (state hopelessness), (b) selektiver Aufmerksamkeit für suizidrelevante Stimuli, (c) Schwierigkeiten suizidrelevante Stimuli zu inhibieren und (d) einer zugespitzten Sicht auf einen Suizid als einziger Lösung für bestehende Probleme (attentionale Fixierung). Infolge zunehmender Hoffnungslosigkeit würden suizidale Gedanken immer wahrscheinlicher und in Abhängigkeit von Dauer, Schwere und Intensität dieser Gedanken komme es – nach Überschreiten eines individuellen Schwellenwertes – zu suizidalen Handlungen (vgl. Abb. 3). Grundsätzlich gehen die Autoren davon aus, dass es für die Aktivierung suizidbezogener Schemata zunehmend geringerer interner oder externer Auslöser bedarf.
Das kognitive Modell spezifiziert die kognitiven Inhalte und Prozesse, die suizidalem Erleben und Verhalten unmittelbar vorausgehen. Es eignet sich damit sehr gut als Grundlage für die Durchführung von situativen Mikroanalysen (vgl. Kap. 5). Die zentrale Bedeutung von Hoffnungslosigkeit für suizidales Erleben und Verhalten konnte überdies in einer Vielzahl von Untersuchungen bestätigt werden (McMillan, Gilbody, Beresford & Neilly, 2007): So zeigte sich beispielsweise, dass das Ausmaß habitueller Hoffnungslosigkeit die Suizidwahrscheinlichkeit in den folgenden 20 Jahren vorherzusagen vermag (Brown et al., 2000). Auffälligkeiten in der Aufmerksamkeitsallokation bzw. aufmerksamkeitsbezogene Inhibitionsdefizite wurden bislang kaum untersucht – einzelne Studien verweisen allerdings auf potenzielle Auffälligkeiten im Sinne der theoretischen Annahmen (Wenzel & Spokas, 2014). Untersuchungen zum Zusammenspiel der verschiedenen Modellkomponenten stehen bislang aus.
Zur Erfassung von Hoffnungslosigkeit wird in der Regel die Beck Hopelessness Scale (vgl. Kap. 8.1) herangezogen. Unaushaltbarkeitsüberzeugungen lassen sich u. a. mit Hilfe der Suicide Cognitions Scale (vgl. Kap. 8.15) erfassen.
|30|Abbildung 3: Das kognitive Modell suizidaler Handlungen


